مواد و روش ها: شصت بیمار که دندان خود را از دست داده بودند و تاج باقیمانده آنها در بالای کانال فک، ارتفاعی به اندازه هفت تا هشت میلی متر و ضخامتی به اندازه حداقل 5.5 میلی متر داشت (اندازه گیری شده به کمک سی تی اسکن)، به طور رندوم به دو گروه تقسیم شدند. برای یک گروه از آنها یک تا سه ایمپلنت 6.6 میلی متری و برای گروه دیگر ایمپلنت 9.6 میلی متری یا بلندتر در استخوان فک تقویت شده به صورت عمودی، کاشته میشد. استخوان فک آنها با بلوک های استخوانی غیر آلی گاوی پوشیده شده با عایق های قابل جذب، تقویت شده بود. پیوندهای استخوان 5 ماه قبل از کاشتن ایمپلنت قرار داده شده بوده و به آنها برای بهبودی زمان داده شده بود. چهار ماه پس از قراردادن پروتزهای آکریلیک موقت ، آنها توسط پروتزهای فلزی و سرامیکی دائمی جایگزین شدند. نتیجه این اقدامات: عدم موفقیت کاشت ایمپلنت و پروتز؛ عوارض؛ و تغییرات در بافت استخوان حاشیه ای ایمپلنت. تمام بیماران تا پنج سال پس از کاشت ایمپلنت تحت بررسی بودند.
نتایج: پنج سال پس از کاشت، 8 تا از بیماران انصراف دادند (3 تا از گروهی که ایمپلنت های کوتاهتر دریافت کرده بودند و پنج تا از گروه دیگر که استخوان فکشان تقویت شده بود). در مورد دوتا از بیماران تقویت استخوان فک با شکست مواجه شد و درنتیجه فقط ایمپلنت های 6.6 میلی متری میتوانست برای آنها کاشته شود. از لحاظ آماری، تفاوت خاصی در تعداد شکست پروتز و ایمپلنت در دو گروه دیده نمیشد. در گروه با ایمپلنت کوتاهتر، 5 تا از پروتزها در 4 بیمار و در گروه دیگرپنج پروتز در پنج بیمار با شکست مواجه شدند. پنج تا از ایمپلنت های کوتاه تر در سه بیمار و سه ایمپلنت بلندتر در سه بیمار شکست خوردند. هر دو گروه در نهایت دچار تحلیل استخوان محل ایمپلنت شدند. پنج سال پس از کاشت ایمپلنت، گروهی که ایمپلنت های کوتاه داشتند، به طورمیانگین، استخوان محل ایمپلنت شان حدود 1.49 میلی متر تحلیل رفت. در مقابل، این عدد در گروه دیگر حدود 2.34 میلی متر بود. ایمپلنت های کوتاه نسبت به ایمپلنت های بلند بسیار کمترباعث تحلیل رفتن استخوان محل ایمپلنت شدند.
جمع بندی: وقتی استخوان باقیمانده بالای کانال فک بین 7 تا 8 میلی متر باشد، ایمپلنت های 6.6 میلی متری انتخاب بهتری نسبت به تقویت عمودی قسمت های خلفی فک آتروفیک هستند، چرا که درمان سریعتر، ارزان تر و دارای عوارض کمتری است. شاید بررسی های طولانی تر برای تایید این نتایج لازم باشند، اما با این حال در این بررسی میان مدت، ایمپلنت های کوتاه حداقل به اندازه ایمپلنت های بلندتر که در استخوان فک تقویت شده کاشته میشوند، خوب هستند.


مقدمه
ایمپلنت های کوتاه، وقتی که ارتفاع استخوان به قدری باشد که امکان کاشت ایمپلنتی با طول بیشتر از 7 میلی متر وجود نداشته باشد، میتوانند جایگزینی برای عمل های تقویت عمودی باشند. با این وجود ، بررسی های بیشتر از 3 سال به استثناء یک آزمایش 10 ساله که ایمپلنت های 11 میلی متری را به عنوان ایمپلنت "کوتاه" در نظر میگرفت ، هنوز هم انجام نشده است. در صورتی که ارتفاع باقیمانده استخوان فک پایین کمتر از 10 میلیمتر باشد، پروتزهای پشتیبانی شده توسط ایمپلنت در معرض خطر بیشتری برای شکست قرار می گیرند ، بنابراین روش های تهاجمی تر یا برای تقویت عمودی استخوان و یا برای جابجایی عصب تحتانی بطنی برای ایجاد امکان کاشت ایمپلنت های بلندتر انجام می شود. در حالی که نشان داده شده است که می توان استخوان را به صورت عمودی با روشهای مختلفی تقویت کرد ، این تکنیک ها با عوارض قابل توجهی بعد از عمل همراه هستند، می توانند گران باشند و به مدت طولانی درمان (حداکثر 1 سال) نیاز دارند. در مقابل، اثربخشی روشهای انتقال عصب هیچگاه در آزمایشات مقایسه ای مناسب ارزیابی نشده است. جابه جایی عصب نیازمند مهارت و تکنیک بسیار بالایی است و می تواند باعث از بین رفتن دائمی حساسیت عصبی همراه باشد، بنابراین امروزه به ندرت مورد استفاده قرار می گیرد.
ایمپلنت های کوتاه درصورتی که میزان موفقیت یکسانی داشته باشند، می توانند جایگزین ساده تر، ارزان تر و سریع تر برای تقویت عمودی استخوان باشند. تعریف ایمپلنت های کوتاه بحث برانگیز است زیرا برخی از نویسندگان ایمپلنت های کوتاه را با طول 7 mm تا 10 mm13 را در نظر می گیرند، در حالی که سایر نویسندگان ایمپلنت های "کوتاه" را با طول طراحی شده برای قرارگیری در استخوان از 8 mm یا کمتر در نظر می گیرند. با این وجود ، معمولاً برای ایمپلنت های 7 میلی متری یا کوتاه تر به اندازه ایمپلنت های بلند ممکن است پیش بینی طولانی مدت خوبی نشود. در حالی که استفاده از کاشت های بلند تر هنگامی که ارتفاع استخوان اجازه این کار را می دهد معقول است ، هنوز معلوم نیست که چگونه می توان در فکی با ارتفاع استخوان باقیمانده بین 5 تا 8 میلی متر، عمل کاشت ایمپلنت را انجام داد. آزمایشات با بررسی های حداکثر 1 ساله پس از کاشت ایمپلنت نشان می دهد که ایمپلنت های کوتاه ممکن است جایگزین خوب یا حتی بهتری برای ایمپلنت های بلندتر که در استخوان فک تقویت شده به صورت عمودی کاشته میشوند، باشند. با این حال ، بررسی های تا 3 سال پس از کاشت هنوز هم برای توصیه به استفاده از ایمپلنت های کوتاه خیلی مدت می دارند ، زیرا پیش بینی های طولانی مدت برای آنها عملاً ناشناخته است. بنابراین بررسی های طولانی تر ، به طور ایده آل تا 10 سال مورد نیاز است. هدف از این کارآزمایی کنترل شده تصادفی ، مقایسه نتایج آزمایشهای با پروتز جزئی پشتیبانی شده توسط ایمپلنت های 6.6 میلی متری با پروتز های پشتیبانی شده با ایمپلنت های 9.6 میلی متری مشابه که در استخوان فک تقویت شده عمودی توسط بلوک استخوانی غیرآلی گاوی قرار میگیرند، است. تحقیق حاضر داده ها را تا 5 سال پس از کاشت گزارش می دهد. تحقیقات قبلی داده ها را در 5 ماه، 1 سال و 3 سال پس از کاشت گزارش کردند. در انتشارات قبلی همین مطالعه، ارتفاع های متفاوتی برای ایمپلنت ها گزارش شده بود: 7 میلی متری و 6.3 میلی متری بررسی شده به ترتیب در 5 ماه ، 1 و 3 سال پس از کاشت. این به دلیل اطلاعات گیج کننده ارائه شده توسط تولیدکننده بود: ارتفاع واقعی کاشت های کوتاه از راس تا محل اتصال تاج و ریشه که به طور بالقوه با استخوان در ارتباط است 6.6 میلی متر است. این سوء تفاهم به دلیل این بود که سازنده، هنگام توصیف طول کل کاشت های خود، در اندازه گیری قد، شش ضلعی خارجی را نیز در نظر گرفته بود. این نباید برای محاسبه طول دقیق ایمپلنت کامل در نظر گرفته شود زیرا شش ضلعی خارجی که برای اتصال ایمپلنت استفاده می شود، با استخوان تماس پیدا نمی کند.
مواد و روش ها
هر بیمار که شرایط از دست دادن جزئی دندان در فک پایین خلفی، داشتن ارتفاع استخوان باقیمانده از 7 میلی متر تا 8 میلی متر و ضخامت حداقل 5.5 میلی متر بالاتر از کانال آلوئول تحتانی و نیاز به 2 تا 3 ایمپلنت مجاور را داشت، که 18 ساله یا مسن تر بود و قادر به امضاء فرم رضایت آگاهانه بود، شرایط لازم برای شرکت در این مظالعه را داشت. صلاحیت بیمار از نظر ابعاد استخوان در بالای کانال تحتانی آلوئولار در اسکن توموگرافی کامپیوتری (CT) تعیین میشد. در صورت وجود هر یک از شرایط زیر ، بیماران در مطالعه پذیرفته نشدند:
1. موارد عمومی منع جراحی کاشت ایمپلنت
2. کمتر از 1 سال قبل در معرض تابش رادیواکتیو در ناحیه سر و گردن قرار داشته باشد
3. تحت شیمی درمانی برای تومورهای بدخیم
4. تحت درمان یا درمان شده توسط آمینو بیس فسفونات داخل وریدی
5. مبتلا به پریودنتیت درمان نشده یا داشتن بهداشت ضعیف دهان
6. دیابت کنترل نشده
7. باردار یا شیرده
8. مصرف کننده مواد مخدر
9. مشکلات روان پزشکی یا داشتن انتظارات غیرواقعی از نتایج آزمایش
10. عفونت حاد در ناحیه ای که برای قرار دادن ایمپلنت در نظر گرفته شده است.
11. بیماران شرکت کننده در آزمایشات دیگر، در صورت عدم رعایت پروتکل این آزمایش.
12. داشتن محل کشیده شدن دندان با کمتر از 3 ماه زمان برای بهبودی
بیماران مطابق آنچه اعلام کردند به سه گروه تقسیم شدند:
غیر سیگاری ها؛ افراد سیگاری متوسط (حداکثر 10 سیگار در روز)؛ و افراد سیگاری شدید (بیش از 10 سیگار در روز). بیماران در سه روش مختلف توسط افراد یکسان استخدام و تحت درمان قرار گرفتند (پیترو فلیس(Pietro Felice )تمام مراحل جراحی وپائولو سنسی( Paolo Censi) تمام مراحل عمل را با استفاده از روشهای مشابه و استاندارد انجام دادند).
در این آزمایش از اصول مندرج در اعلامیه هلسینکی (Declaration of Helsinki) در مورد تحقیقات بالینی مربوط به افراد انسانی پیروی شد. قبل از ثبت نام در جلسه ، کلیه بیماران توضیحاتی دریافت و فرم رضایت نامه کتبی را امضا کردند. پس از گرفتن رضایت بیماران، بیماران واجد شرایط به طور رندوم به دو گروه برای دریافت ایمپلنت های با 6/6 میلی متر طول و یا یک بلوک درهم تنیده استخوان غیر آلی گاوی (Bio-OSS) ، تا امکان قرار دادن ایمپلنت های شناسایی حداقل 9/9 میلی متر طول وجود داشته باشد، تقسیم شدند.
از مدلهای مطالعه برای برنامه ریزی میزان تقویت عمودی مورد نیاز بیماران استفاده شد. در طی 10 روز قبل از تقویت استخوان و قرار دادن ایمپلنت، بیماران حداقل یک جلسه از دستورالعمل های بهداشت دهان و دندان را گذراندند و در صورت لزوم به صورت حرفه ای تعمیر و نگهداری پریودنتال دریافت کردند.
قبل از انجام عمل تقویت استخوان فک ، بیماران 1 گرم آموکسی سیلین و اسید کلاوولانیک اسید (یا اریترومایسین 500 میلی گرم در صورت حساسیت به پنی سیلین) از شب قبل از کاشت ایمپلنت، دو بار در روز ، به مدت 7 روز دریافت کردند. تمام بیماران تحت بی حسی موضعی با استفاده از articain با آدرنالین 1:100000 تحت درمان قرار گرفتند. هیچ آرام بخش داخل وریدی استفاده نشد.
در پروسه تقویت استخوان، از یک الگوی جراحی برای نشان دادن موقعیت برنامه ریزی شده ایمپلنت استفاده شد. برش پاراکرستال (paracrestal incision) از طریق ناحیه باکال (buccal area)، با توجه به وجود عصب، برای ظاهر کردن ریج آلوئول انجام شد. یک mucoperiosteal flap با دقت در طرف باکال جمع شد و سعی در به حداقل رساندن تنش در عصب داشت. استئوتومی افقی تقریباً 2 میلی متر تا 4 میلی متر بالاتر از کانال فک پایین با استفاده از یک وسیله پیزو جراحی (دستگاه مکترون پیزو جراحی؛ مکترون، کاراسکو جنوا، ایتالیا) انجام شد، با دقت بسیار تا باعث آسیب به پریوستوز زبانی نشود. دو برش مورب ایجاد شد که برش مزیال حداقل 2 میلی متر از آخرین دندان در قوس فاصله داشت. ارتفاع قطعه استئوتومی حداقل 3 میلی متر باید باشد تا خطر شکستگی تصادفی آن هنگام قرار دادن پیچ تثبیت کننده به حداقل برسد. سپس این بخش در یک جهت تاج بلند شد و یک بلوک Bio-Oss به ارتفاع و شکل مورد نظر برش زده شد ، در بین قطعه بلند شده و استخوان بازال قرار گرفت و با پیچ ها و صفحه های کوچک (مینی پلیت) تیتانیومی هم به استخوان بازال وهم بع استخوان گردن فیکس شد. شکاف ها با ذرات Bio-Oss پر شدند. منطقه پیوند زده شده با یک پوشش قابل جذب پوشانده شد. برش های دوره ای برای رهاسازی فلپ ها به صورت مورد نیاز به صورت کرونال انجام شد و فلپ ها به وسیله بخیه های Vicryl 4.0 بخیه زده شدند تا برش ها به طور کامل بسته شدند.
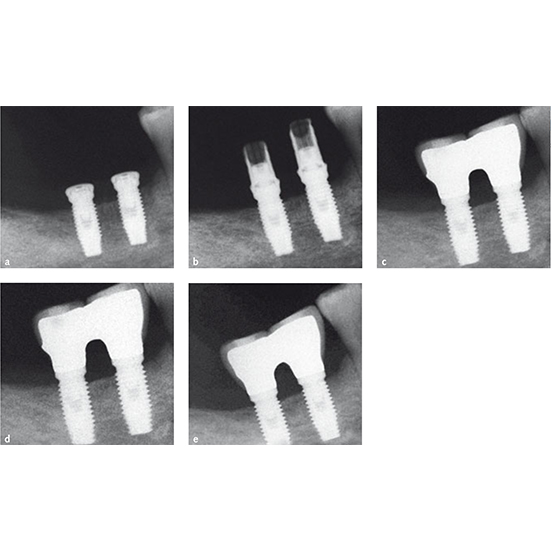

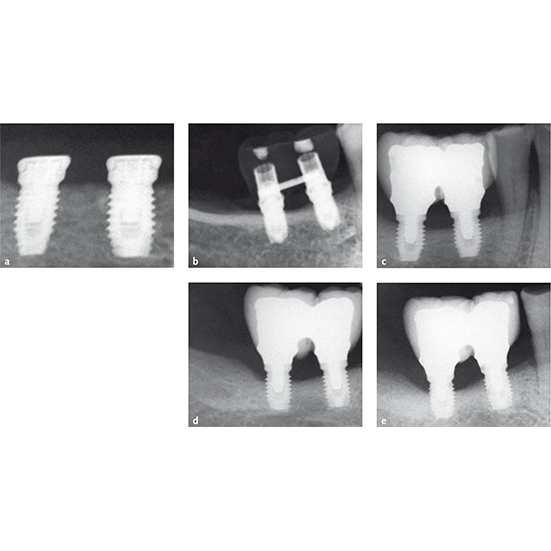

ایبوپروفن 600 میلی گرم تجویز شد تا 2 تا 4 بار در روز در طول وعده های غذایی به همان اندازه که لازم است مصرف شود. به بیماران دستور داده شد که به مدت 2 هفته از ژل کورسودیل 1٪ 2 باردر روز استفاده کنند و سپس با کلرهگزیدین 0.2 دهانشان را تا دو ماه و دوبار در روز شستشو دهند ، رژیم غذایی نرم به مدت 1 هفته داشته باشند تا از مسواک زدن و ایجاد درد در محل جراحی جلوگیری شود. استفاده از پروتزهای قابل جابجایی مجاز نبود. بیماران بعد از 3 روز ویزیت شده و بخیه ها بعد از 10 روز برداشته شدند. تمام بیماران که عمل تقویت عمودی انجام دادند برای معاینه اضافی بعد از عمل 1، 2، 3 و 4 ماه پس از عمل ویزیت شدند. پنج ماه بعد از عمل، یک سی تی اسکن برای برنامه ریزی برای قرار دادن ایمپلنت گرفته شد، مینی پلیت ها برداشته شدند، knife edge ridge صاف شدند تا در صورت لزوم به ضخامت حداقل 5.5 میلی متر برسند ، و ایمپلنت ها تحت بی حسی موضعی کاشته شدند. دو گرم آموکسی سیلین (یا اریترومایسین 500 میلی گرم) 1 ساعت قبل از قرار دادن ایمپلنت به بیماران داده شد. دو تا سه ایمپلنت 6.6 میلی متری (گروه ایمپلنت کوتاه) یا ایمپلنت های بلند تر 9.6 میلی متری یا بیشتر (گروه با استخوان فک تقویت شده) تحت هدایت پروتز با استفاده از یک الگوی جراحی بعد از برش تاج و بالابردن فلپ در استخوان فک کاشته شدند. از ایمپلنت های نانوتایت (Nanotite) با دیواره های موازی با قطر 4 میلی متر با اتصال خارجی، ساخته شده از آلیاژ تیتانیوم (Ti6Al4V) استفاده شد. ایمپلنت های نانوتایت دیواره های دوتایی هستند و تا حدودی (حدود 50٪ سطح) با کریستال های کلسیم فسفات نانو پوشش داده می شوند. این روش اصلاحات سطح DCD (discrete crystalline deposition) نامیده می شود. جراح برای گروه تست از ایمپلنت های 6.6 میلی متری استفاده کرد ، و ایمپلنت های بلند تر (9.6 میلی متر ، 11.2 میلی متر ، 12.6 میلی متر و 14.6 میلی متر) برای گروه تقویت شده استفاده شد. روش استاندارد کاشت آنطور که توسط سازنده توصیه شده استفاده شد. برای آماده سازی محل کاشت از مته هایی با قطر افزاینده (2 میلی متر، 2.8 میلی متر و 3.5 میلی متر) استفاده شد. محل های کاشت ایمپلنت کمی آماده شده و واحد جراحی با گشتاور 25 Ncmتنظیم شد. در همه موارد ، سر ایمپلنت ها به صورت سوپراکرستال (supracrestal) قرار داده شد به گونه ای که گردن ایمپلنت (ارتفاع 0.6 میلی متر) در استخوان قرار نگیرد. پیچ های جلویی قرار داده شده و ایمپلنت کاشته شد. بسته شدن فلپ با ویکریل 4.0 انجام شد. رادیوگرافی داخل دهانی با تکنیک موازی صورت گرفت. در مواردی که سطح استخوان اطراف ایمپلنت های مطالعه پنهان بوده و یا تخمین زدن مشکل بود، رادیوگرافی دوم انجام شد. ایبوپروفن 600 میلی گرم 2 تا 4 بار در روز در طول وعده های غذایی تا زمانی که لازم باشد تجویز شد. به بیماران دستور داده شد که به مدت 1 هفته 2 بار در روز و هربار به مدت یک دقیقه از 0.2 دهانشویه کلرهگزیدین استفاده کنند، به مدت 1 هفته رژیم غذایی نرم و از مسواک زدن و ایجاد تروما در محلهای جراحی خودداری کنند. پروتز قابل جابجایی مجاز نبود. بعد از 10 روز بخیه ها برداشته شدند.
پس از گذشت 4 ماه از بهبودی ، ایمپلنت ها در معرض آزمایش قرار گرفتند و به صورت دستی برای پایداری آزمایش شدند. ترمیمهای موقت آکریلیک با پیچ ثابت که بطور محکم با ایمپلنت پیوند برقرار میکنند ، بر روی اتصالات پیش ساخته (Biomet 3i) قرار داده شدند. سطوح اکلوزال با دندان های مخالف تماس کمی داشتند. رادیوگرافی داخل دهانی از ایمپلنت ها گرفته شد. چهار ماه پس از قرار دادن پروتزهای موقتی ، ایمپلنت ها برای بررسی پایداری به صورت دستی آزمایش شدند. سپس ترمیم های فلزی و سرامیکی با سیم ثابت یا موقت برای پیوند خوردن به ایمپلنت با سطح اکلوزال سرامیکی بر روی اتصالات UCLA مبتنی بر تیتانیوم (Biomet 3i) قرار داده شد.
بیماران در کل مدت این مطالعه در یک برنامه بهداشت دهان و دندانثبت نام شدند و هر 4 ماه بازدید میشدند. پیگیری های انجام شده توسط ارزیابی کننده های متفاوتی (جراردو پلگرینو؛ الیسا سواردی، کارلو باروسس) به همراه جراح انجام شد.
این مطالعه این فرضیه را که تفاوتی در نتایج دو گروه وجود ندارد در مقابل فرضیه مخالف (که نتایج ایمپلنت های دو گروه متفاوت است) تست کرد.
نتایج مشاهده شده:
1. عدم موفقیت پروتز: پروتز برنامه ریزی شده ای که به دلیل نارسایی (های) کاشت ایمپلنت امکان قرار دادن آن وجود نداشت ، از بین رفتن پروتز به دلیل عدم موفقیت کاشت ایمپلنت و نبود امکان بازسازی پروتز به دلایل متفاوت.
2. عدم موفقیت ایمپلنت: جابه جایی ایمپلنت ، خارج کردن ایمپلنتهای پایدار به دلیل تحلیل رفتن استخوان یا عفونت و هرگونه عوارض فیزیکی که باعث میشود ایمپلنت قابل استفاده نباشد (به عنوان مثال شکستن ایمپلنت). پایداری ایمپلنت ها جداگانه در تحویل آزمایشگاه های موقت (4 ماه پس از قرار دادن ایمپلنت)، در زمان تحویل پروتزهای دائمی (4 ماه پس از تحویل پروتزهای موقت) و در 1 ، 3 و 5 سال پس از کاشت ایمپلنت با محکم کردن پیچ های اتصال با گشتاور 15Ncm اندازه گیری شد.
3. هر عارضه بیولوژیکی یا عوارض قرار دادن پروتز
4. زمان (روزهای) لازم برای بهبودی کامل ازلحاظ روانی بعد از عمل تقویت استخوان فک(گروه تقویت شده) و قرار دادن ایمپلنت (گروه ایمپلنت کوتاه). به این نتیجه در گزارش های قبلی اشاره شده است.
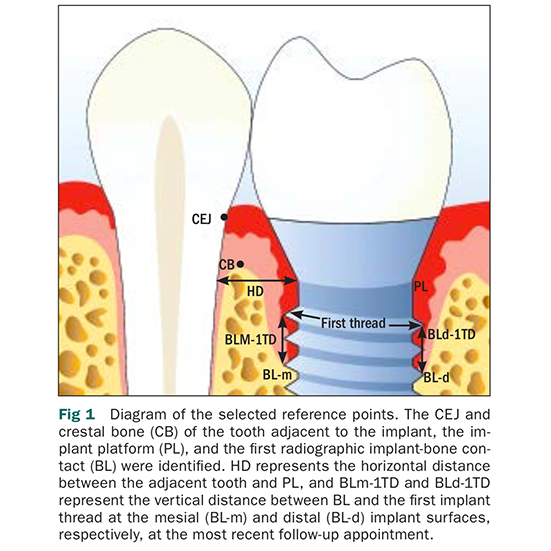
5. تغییرات سطح استخوان حاشیه ای پری ایمپلنت که توسط رادیوگرافی داخل دهانی با تکنیک موازی (پارالل) در زمان کاشت ایمپلنت و3،1و 5 سال پس از کاشت اندازه گیری شد. رادیوگرافی ها اسکن و دیجیتالی شدند و به فایل JPG تبدیل شدند و با وضوح 600 dpi به فرمت TIFF تبدیل و سپس در یک کامپیوتر شخصی ذخیره شدند. سطح استخوان حاشیه ای ایمپلنت با استفاده از نرم افزار UTHSCSA Image Tool 3.0 (مرکز علوم پزشکی دانشگاه تگزاس، سن آنتونیو، ایالات متحده) اندازه گیری شد. این نرم افزار با استفاده از قطر گردن ایمپلنت که از قبل اندازه گیری شده بود ، برای هر تصویر کالیبره شد. اندازه گیری سطح تاج استخوان مزال و دیستال در مجاورت هر کاشت با دقت 0.01 میلی متر انجام شد و سپس در هر بیمار و در هر گروه میانگین گیری شد. اندازه گیری ها به موازات محور ایمپلنت انجام شد. نقاط مرجع برای اندازه گیری های خطی عبارتند از: بلاترین نقطه حاشیه ای محل اتصال تاج و ریشه ایمپلنت و بالاترین نقطه تماس استخوان با ایمپلنت.
یک دندانپزشک (جراردو پلگرینو، که بعداً توسط الیزا سواردی و سپس توسط کارلو باروسس جایگزین شد) که در معالجه بیماران مشارکت نکرده بود بدون اطلاع از اینکه هر بیمار در کدام گروه قرار دارد ، تمام ارزیابی های بالینی و رادیوگرافی را انجام داد تا نتایج کاملا بی طرفانه باشند. البته با این حال ، محل های تقویت شده Bio-Oss می توانند بر روی نمودارهای رادیویی شناسایی شوند، زیرا ایمپلنت ها در این موارد بلندتر بودند.
تمام تجزیه و تحلیل داده ها طبق یک برنامه تحلیل از پیش تعیین شده انجام شد. یک متخصص بیولوژیست با تخصص در دندانپزشکی، بدون دانستن کدهای گروه ها، داده ها را تجزیه و تحلیل کرد. هر بیمار واحد آماری تحلیلها بود. تفاوت در بخش بیماران مبتلا به نارسایی پروتز، عدم موفقیت ایمپلنت و عوارض (نتایج دوگانگی) بین گروهها با استفاده از تست احتمال دقیق فیشر (the Fisher’s exact probability test )مقایسه شد. اختلاف میانگین در بیمار از نظر پیامدهای مداوم (سطح استخوان) بین گروهها با آزمون t مقایسه شد. برای تشخیص هرگونه تغییر در سطح استخوان محل کاشت ایمپلنت ، مقادیر بین هر یک از نقاط زمانی و اندازه گیری های اولیه انجام شد. برای مقایسه میانگین مقادیر رادیوگرافی درطی 1 ، 3 و 5 سال ، با مقادیر پایه به عنوان متغیر ، از تحلیل واریانس همبستگی استفاده شد.
نتایج
شصت بیمار واجد شرایط شناخته شدند و به طور متوالی در جلسه آزمایش ثبت نام کردند. برای اطلاعات بیشتر در مورد بیماران غیرمجاز ، لطفاً به گزارش های دیگر مراجعه کنید. در نقطه پایانی 5 ساله پس از کاشت، 8 بیمار انصراف دادند، که 5 نفر از گروه تقویت شده و 3 نفر از گروه ایمپلنت کوتاه بودند. یک بیمار از گروه ایمپلنت کوتاه به دلایل مالی تصمیم به استفاده از پروتز ساخت کرواسی گرفت و سپس در بررسی های بعد از عمل حضور پیدا نکرد. سه بیمار در ارزیابی 3 ساله حضور نیافتند، که 1 بیمار از گروه ایمپلنت کوتاه به دلیل جابه جایی محل زندگی و 2 بیمار باقیمانده هر دو از گروه تقویت شده که تمایلی به حضور در بررسی های پس از عمل نداشتند، بودند. یک بیمار از گروه ایمپلنت کوتاه پس از پیگیری 3 ساله ناپدید شد و دیگرامکان تماس با وی وجود نداشت.3 بیمار باقیمانده پس از 3 سال پیگیری از گروه با استخوان فک تقویت شده انصراف دادند: یکی 3 و نیم سال پس از بارگیری به خارج از کشور منتقل شد و یکی دیگر 4 سال پس از کاشت به خارج از کشور نقل مکان کرد. و آخرین مورد 3 سال و 4 ماه پس از کاشت ویزیت شد، اما بعد از آن ما موفق به ادامه ارتباط با او نشدیم. داده های کلیه بیماران باقی مانده در آنالیزهای آماری مورد بررسی قرار گرفت.
انحرافات زیر از پروتکل تعیین شده برای آزمایش رخ داد:
• در یک بیمار از گروه ایمپلنت کوتاه ، دو ایمپلنت بالا در محل کاشت ایمپلنت در معرض باقی ماندند. توری تیتانیوم برای بازسازی استخوان قرار داده شد و با پیچ هایی تثبیت شد.
• در یک بیمار از گروه ایمپلنت کوتاه، چارچوب فلزی پروتزهای نهایی به درستی جایگذاری نشده بود. به همین دلیل پروتز تقسیم شده و بیمار به جای دریافت پروتزی که همزمان روی دو ایمپلنت قرار بگیرد، دو تاج جداگانه دریافت کرد.
• اکثریت ایمپلنت ها متعلق به گروه ایمپلنت کوتاه و برخی از ایمپلنت های متعلق به گروه با استخوان فک تقویت شده ، به دلیل موقعیت سوپراکرستال در هنگام ترمیم، در حین بهبودی در معرض قرار می گیرند ، بنابراین تنها در چهار بیمار از گروه ایمپلنت کوتاه، در مقابل 24بیمار از گروه دیگر نیاز به در معرض قرار دادن ایمپلنت به کمک عمل جراحی بود.
بیماران از ژوئن 2007 تا آوریل 2008 تحت عمل جراحی استخوان عمودی قرار گرفتند. آخرین پروتز نهایی در دسامبر 2008 وارد شد. بررسی ها تا 5 سال پس از کاشت ایمپلنت ادامه داشت.

خصوصیات اصلی بیماران در جدول 1 نشان داده شده است. شصت و یک ایمپلنت در گروه تقویت شده و 60 تا در گروه ایمپلنت کوتاه کاشته شد.
نتایج اصلی در جدول 2 خلاصه شده است. پنج پروتز در گروه تقویت شده و 5 پروتز از چهار بیمار در گروه ایمپلنت کوتاه شکست خوردند که از این نظر در د گروه تفاوت زیادی وجود ندارد. در گروه تقویت شده، 3 آزمایش به دلیل خرابی زود هنگام ایمپلنت امکان قرار دادن پروتزها در زمان تعیین شدهوجود نداشت. دو پروتز باقیمانده پس از شکستگی روکش سرامیکی در 19 ماه پس از انجام عمل کاشت، و در 4 سال و نیم به دلایل زیبایی شناسی ترمیم شدند. در گروه ایمپلنت کوتاه ، یک پروتز به دلیل خرابی زود هنگام ایمپلنت در زمان مقرر قرار داده نشد. 16 ماه پس از کاشت ، یک بیمار به برای ویزیت آمد ، در حالی که پروتز و ایمپلنت وی کاملا از جا درآمده بود. همان بیمار 3 سال و نیم بعد از کاشت ایمپلنت جدید، باز هم پروتزش شکست. پروتز جدیدی به دلایل زیبایی شناسی پس از شکستن پروتز قبلی 27 ماه پس از کاشت ایمپلنت اول، برای این بیمار ساخته شد. در نهایت ، 4 سال بعد از کاشت ، بیمار دیگری برگشت، که پروتز وی متصل به دو ایمپلنت جدا شده بود. در پایان بررسی 5 ساله، دو پروتز در هر گروه عملکردی نداشتند.
سه ایمپلنت در سه بیمار گروه با استخوان تقویت شده قبل از قرار دادن پروتز در مقابل 5 ایمپلنت در سه بیمار از گروه ایمپلنت کوتاه شکست خوردند: یک بیمار قبل از قرار دادن پروتز ایمپلنت خود را از دست داد. یک بیمار پس از 16 ماه و 3 سال و نیم پس از کاشت 2 ایمپلنت خود را از دست داد و آخرین بیمار 4 سال بعد از کاشت ، هر دو ایمپلنت خود را از دست داد. فقط بیمار آخر ناراحتی کمی در ایمپلنت خود گزارش کرد. تفاوت در نسبت شکست ایمپلنت در دو گروه از نظر آماری معنی دار نبود.
بیست و چهار عارضه در 21 بیمار از گروه تقویت شده در مقابل 5 عارضه در 5 بیمار از گروه ایمپلنت کوتاه رخ داد. تفاوت در نسبت دو گروه از نظر آماری معنی دار بود. هیچ پاراستزی دائمی عصب تحتانی آلوئولار رخ نداد. در گروه تقویت شده، در سه بیمار بلوکهای Bio-OSS در محل کاشت در بسیاری از قسمتها شکسته شدند. در دو مورد از این بیماران، هیچگونه افزایش استخوانی از نظر بالینی به دست نیامد و فقط امکان قرارگیری ایمپلنت های 6.6 میلی متری به جای ایمپلنت های 9.6 میلی متری یا طولانی تر، برخلاف آنچه که برنامه ریزی شده بود، وجود داشت. شانزده بیمار مبتلا به پاراستزی عصب بعد از عمل بودند که 1 تا 6 روز به طول انجامید و 4 بیمار 10 تا 30 روز پس از دچار نقص بافت نرم در محل های کاشت شده بودند. پیش از این یکی از این بیماران پاراستزی موقت را تجربه کرده بود. 20 ماه پس از قرار دادن پروتز ، پیچ اتصال در یکی از بیمارانی که قبلاً دچار نقص بافت نرم بعد از عمل شده بود شل شد و پوشش سرامیکی پروتزی دیگر 19 ماه پس از کاشت شکست. در گروه کاشت کوتاه، 2 بیمار دچار پاراستزی بعد از کاشت در لب / چانه پایین به مدت دو روز شدند. دو بیمار در 22 و 32 ماه پس از کاشت ، شل شدن پیچ های اتصال را تجربه کردند ، یک بیمار و یکی دیگر سه و نیم سال بعد از کاشت، دچار شکستگی سرامیک پروتز شدند.
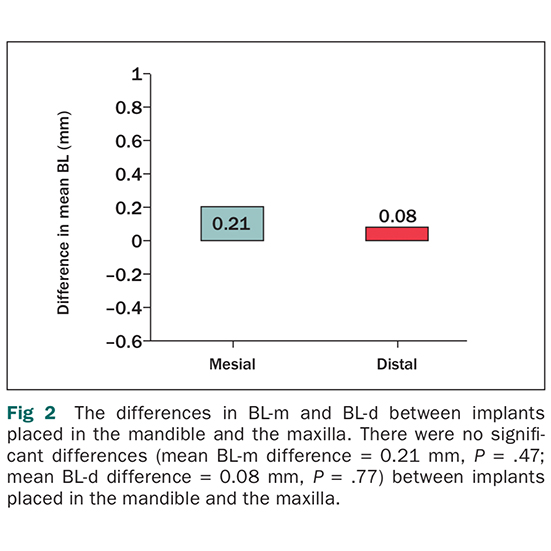
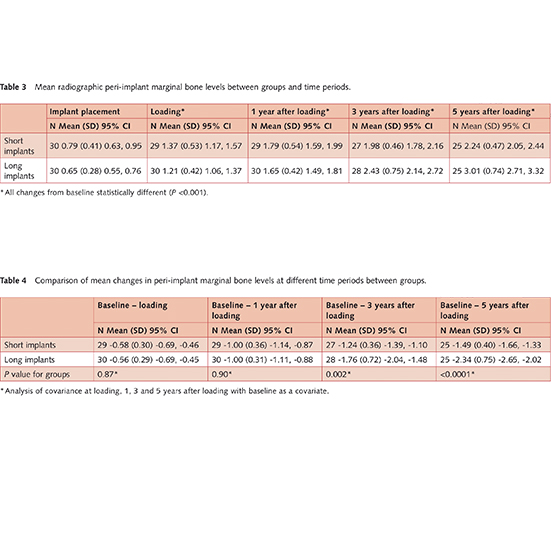
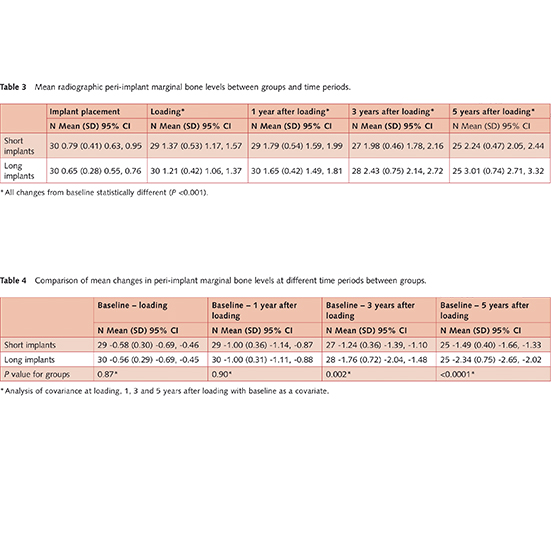
هر دو گروه به تدریج یک مقدار از نظر آماری معنی دار استخوان حاشیه ایمپلنت به هنگام کاشت، 1، 3 و 5 سال پس از کاشت را از دست دادند. در هنگام کاشت ، بیماران با ایمپلنت کوتاه حدود 0.58 میلی متر استخوان پری ایمپلنت را در مقابل 0.56 میلی متر برای بیماران دارای کاشت بلندتر از دست دادند. یک سال پس از کاشت ، بیماران هر دو گروه به طور متوسط 1 میلی متر استخوان پری ایمپلنت از دست دادند. سه سال پس از بارگیری، بیماران با ایمپلنت کوتاه 1.24 میلی متر استخوان پری ایمپلنت در مقابل 1.76 میلی متر از بیماران با ایمپلنت بلندتر را از دست دادند. پنج سال پس از کاشت، بیماران با ایمپلنت کوتاه 1.49 میلی متر استخوان پری ایمپلنت در مقابل 2.34 میلی متر از بیماران دارای ایمپلنت بلند تر را از دست دادند. در 5 سال پس از کاشت، تفاوت آماری معنی داری بین دو گروه برای تحلیل رفتن استخوان پری ایمپلنت وجود داشت. وقتی تجزیه و تحلیل کوواریانس اعمال شد، در ایمپلنت های کوتاه تحلیل استخوان کمتر رخ داد.
بحث
این آزمایش برای بررسی اینکه آیا می توان از ایمپلنت های کوتاه برای پشتیبانی از پروتز های جزئی در نواحی خلفی فک با 7 میلی متر تا 8 میلی متر از ارتفاع استخوان باقیمانده بالای کانال فک پایین استفاده کرد، انجام شد. ایمپلنت هایی به طول 6/6 میلی متر با ایمپلنت های حداقل 6/9 میلی متری در استخوان تقویت شده عمودی با بلوک های درهم تنیده استخوان گاو غیر آلی مقایسه شدند.
هر دو روش توانستند به اهداف برنامه ریزی شده دست یابند و نتایج بالینی مشابهی را نشان دهند، اما ایمپلنت های کوتاه با عوارض کمتر، در زمان کوتاه تر و با هزینه کمتری انجام شدند. در ایمپلنت های بلندتر،یک مداخله جراحی اضافی با مدت زمان بهبودی اضافی 5 ماه برای تقویت عمودی استخوان لازم بود. علاوه بر این، روش های تقویت استخوان بیشتر از قرار دادن ایمپلنت های کوتاه، نیازمند مهارت و امکانات بیشتری هستند.
مهمترین نقطه ضعف احتمالی ایمپلنت های کوتاه، تحلیل رفتن استخوان حاشیه ی ایمپلنت است. در واقع، 5 سال پس از کاشت، ایمپلنت های کوتاه به طور متوسط فقط توسط 4.4 میلی متر استخوان پشتیبانی می شوند. قسمت باقیمانده 2.2 میلی متر از ایمپلنت ها را پشتیبانی نمی کند زیرا استخوان به تدریج تحلیل رفته یا به دلیل اینکه ایمپلنت کمی supracrestally قرار داده شده است. اگر تحلیل استخوان پیشرفت کند، ممکن است ایمپلنت های کوتاه در معرض خطر عدم موفقیت زودرس قرار بگیرند. بنابراین ضروری است قبل از اینکه بتوانید توصیههای مبتنی بر شواهد را در مورد بهترین گزینه درمانی ارائه دهیم، تا 10 سال بررسی ها ادامه پیدا کنند. از طرف دیگر، نتایج ما دلگرم کننده است زیرا ظاهرا ایمپلنت های کوتاه 0.8 میلی متر استخوان حاشیه پری ایمپلنت کمتری نسبت به ایمپلنت های بلند تر از دست داده اند. با این حال، توضیح دادن که چرا ایمپلنت های کوتاه کمتر باعث تحلیل رفتن استخوان شدند سخت است، اما می تواند مربوط به روش تقویت استخوان فک باشد.

نتایج موجود در توافق اساسی با سایر آزمایش های کنترل شده تصادفی (RCT) است که همان فرضیه را تحت شرایط بالینی مشابه آزمایش می کنند. این آزمایشات همچنین حاکی از آن است که ایمپلنت های کوتاه نیز می تواند در حداقل 1 سال عملکرد کلینیکی خوبی داشته باشد، در مقایسه با ایمپلنت های بلند تر کاشته شده در سینوس های بالابرده شده و استخوان فک تقویت شده، حتی اگر کاشت، در صورت وجود گشتاور بالاتر از 40 Ncm، بلافاصله صورت بگیرد. تمام آزمایشات نشان می دهد که ایمپلنت های کوتاه می توانند یک راه حل مطمئن در صورت عدم تمایل برای روش های تقویت استخوان برای کاشت ایمپلنت های بلند تر باشند.
سؤال اصلی که هنوز باید به آن پاسخ داده شود این است که آیا پیش بینی های بلند مدت ایمپلنت های کوتاه قابل مقایسه با کاشت های بلند تر در استخوان تقویت شده، هستند یا خیر. در حقیقت، ممکن است که پس از چندین سال عملکرد، ایمپلنت های کوتاه به علت از دست رفتن/اضافه بار پیشرونده استخوان حاشیه ای، اغلب شروع به شکستن کنند. فقط بررسی های طولانی تر پاسخی مطمئن برای این سوال ارائه می دهند. بنابراین ، ما هنوز باید در ارائه گزینه های درمانی به بیماران خود مراقب باشیم، زیرا در واقع عوارض طولانی مدت ایمپلنت های کوتاه را در بیماران با ارتفاع استخوان کاهش یافته نمی دانیم.
ما از بلوک جایگزین کننده استخوان درهم تنیده برای تقویت عمودی استخوان در فک پایین استفاده کردیم زیرا احساس می کردیم این روش قابل اعتماد تر از سایر روش های تقویت عمودی است. با این حال، استفاده از بلوک ساخته شده از استخوان متخلخل گاوی غیر آلی غیر عملی بود زیرا آنها به راحتی در طول مدل سازی تکه تکه می شوند، بنابراین ما اکنون ترجیح می دهیم از بلوک های واقعی با منشاء حیوانی استفاده کنیم. در حال حاضر چندین تکنیک برای تقویت عمودی در فک پایین خلفی استفاده شده است، و تعدادی از آنها در RCT ها انجام شده اند: روشهای مختلف بازسازی استخوان هدایت شده (GBR). پوکی استخوان انحراف آلوئول؛ پیوند استخوان onlay.
محدودیت اصلی آزمایش حاضر اندازه جامعه آماری کوچک است، با این وجود می توان نتیجه گیری های حاضر را با آزمایشات مشابه در یک متاآنالیز ترکیب کرد تا اندازه نمونه افزایش یابد.
هر دو روش (ایمپلنت کوتاه و بلندتر) در شرایط بالینی واقعی مورد آزمایش قرار گرفتند و معیارهای انتخاب بیماران گسترده بود، بنابراین نتایج تحقیقات حاضر می تواند در سایر آزمایش هایی که شامل بیماران مبتلا به خصوصیات مشابه هستند، تعمیم یابد. با این حال، جراح در این آزمایش در هر دو تکنیک باتجربه بود و این عامل ممکن است برون یابی نتایج را محدود کند. علاوه بر این، بررسی 5 ساله ممکن است خیلی کوتاه باشد تا درباره اینکه آیا ایمپلنت های کوتاه روش مناسبی هستند یا خیر نظر بدهد. مدت زمان آزمایش طولانی تر و اندازه نمونه های بزرگتر برای نتیجه گیری قابل اعتماد مورد نیاز است و این آزمایشات در حال حاضر ادامه دارد.
جمع بندی
هنگامی که ارتفاع استخوان باقیمانده در کانال فک بین 7 تا 8 میلی متر باشد، ایمپلنت های کوتاه 6.6 میلی متر یا کاشت های بلند تر در استخوان تقویت شده عمودی به نتایج خوب و مشابهی دست می یابند، با این حال ، ایمپلنت های کوتاه ترجیح داده میشوند، از آنجا که درمان سریعتر و ارزان تری هستند و با عوارض کمتری نسبت به تقویت عمودی استخوان فک همراه هستند. این نتایج 5 ساله باید با بررسی های طولانی تر تأیید شود.
منبع: کلینیک دندانپزشکی دکتر محمدی